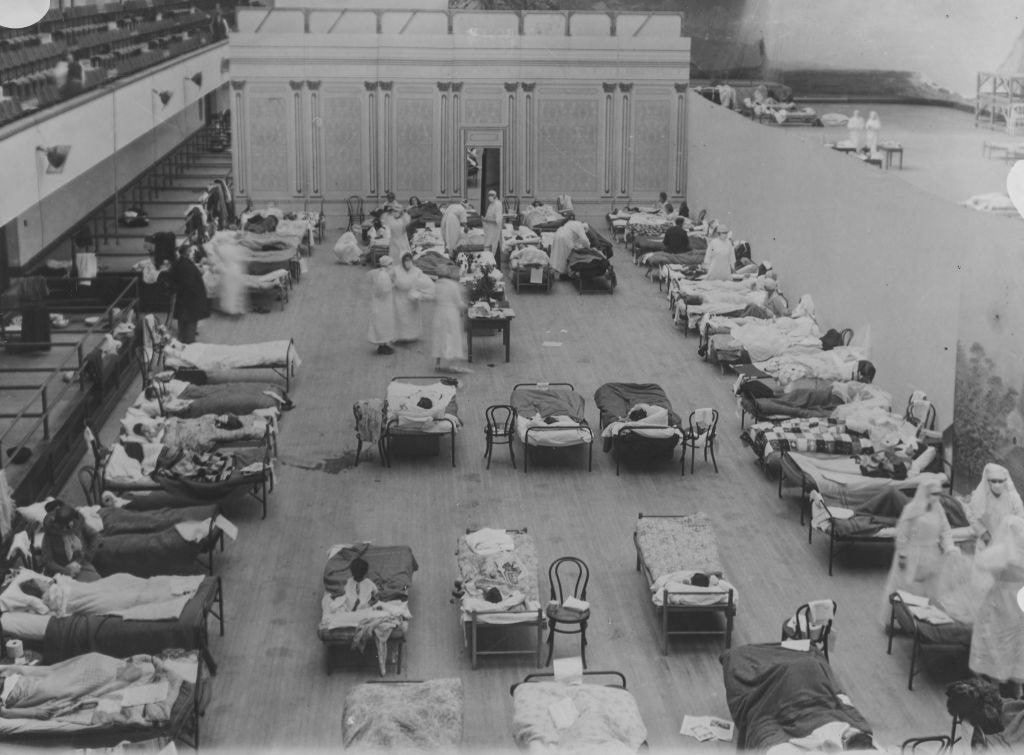
Najtragiczniejszą pandemią w historii wciąż pozostaje epidemia hiszpanki z lat 1918-1920. Nieco ponad sto lat temu choroba opanowała niemal cały świat. Szacuje się, że zachorowało na nią 500 mln ludzi, co stanowiło 1/3 całej ówczesnej populacji na świecie. Zginąć z jej powodu mogło nawet ponad 50 mln ludzi.
To była bolesna i tragiczna w skutkach lekcja, z której dziś – w dobie kolejnej pandemii – musimy wyciągnąć mądre wnioski, aby zapobiec równie katastrofalnym skutkom.
Lekcja 1: Nie rezygnujmy zbyt wcześnie z dystansu społecznego
Według epidemiologów podczas pandemii „hiszpanki” ludzie zbyt wcześnie zarzucili https://www.focus.pl/artykul/harvard-dystans-spoleczny-nie-skonczy-sie-w-tym-roku-bedzie-sezonowy. To sprawiło, że po pierwszej – dość łagodnej i przez to przez wielu zlekceważonej – fali zachorowań, przyszła kolejna.
Druga fala była o wiele bardziej poważna w skutkach, a za jej pojawienie może odpowiadać jedno wielkie spotkanie, które zresztą miało na celu fetowanie zwycięstwa nad epidemią.
– W San Francisco, kiedy liczba przypadków grypy hiszpanki spadła prawie do zera, ojcowie miasta powiedzieli: „otwórzmy miasto, zróbmy wielką paradę w centrum miasta, wszyscy razem zdejmijmy maski – mówi epidemiolog dr Larry Brilliant w rozmowie z CNN.
Dwa miesiące po wielkim świętowaniu grypa wróciła, o wiele silniejsza.
Podobny los spotkał Filadelfię, gdzie mimo wykrycia 600 przypadków grypy nie zdecydowano się na odwołanie wielkiej parady. Trzy dni po tym wydarzeniu odnotowano kolejne 635 przypadków – podaje University of Pennsylvania Archives & Records Center.
Filadelfia szybko stała się miastem o największej liczbie zgonów w USA. W ciągu kolejnego miesiąca zmarło tam ponad 10 000 chorych.
Lekcja 2: Młodzi i zdrowi mogą być ofiarami własnego układu odpornościowego
Pandemia hiszpanki zabiła wielu młodych dorosłych, którzy byli zdrowi – zwraca uwagę John M. Barry, profesor University School of Public Health and Tropical Medicine, autor książki „Wielka grypa: historia najgroźniejszej pandemii w historii”.
Około dwóch trzecich zgonów z powodu hiszpanki to osoby w wieku od 18 do 50 lat, a najwięcej zmarłych to osoby w wieku 28 lat. Naukowcy z University of Wisconsin-Madison w USA, badając zakażone wirusem hiszpanki makaki, doszli do wniosku, że to nie sam wirus był bezpośrednio odpowiedzialny za wysoką śmiertelność wśród zarażonych, ale ich własny układ odpornościowy.
Reakcja odpornościowa na chorobę płuc wywołaną wirusem grypy była tak silna, że powodowała tzw. https://www.focus.pl/artykul/dlaczego-koronawirus-jednych-zabija-a-innych-nie-oto-co-juz-wiadomo, która niszczyła płuca chorego. Wyjaśnia to, dlaczego (w odróżnieniu od normalnej grypy) hiszpanka zabijała głównie młodych ludzi – to właśnie młode osoby mają najsilniej działający układ odpornościowy
W przypadku nowego koronawirusa śmiertelność jest najwyższa u osób w starszym wieku. Jednak – jak pokazują ostatnie badania – u niektórych pacjentów również może dochodzić do burzy cytokin. Szczególnie u osób cierpiących na cukrzycę. Najmłodsza ofiara koronawirusa na świecie miała 12 lat. Wiele ciężkich przypadków COVID-19 dotyka też osoby w wieku 20-39 lat.
To ważna lekcja: młodzi, zdrowi ludzie nie są niepokonani. A ich silny układ odpornościowy może działać przeciwko nim.
Lekcja 3: Nie próbujmy niesprawdzonych leków w walce z wirusem
W ciągu ostatnich lat nastąpił znaczny postęp medyczny i technologiczny. Ale nowy koronawirus, tak jak niegdysiejsza pandemia hiszpanki, stawia nas przed ważnym problemem – brakiem odpowiednich leków i szczepionki przeciwko nowemu wirusowi.
Sto lat temu lekarze i pacjenci sięgali po wszystkie możliwe środki – od nowo wynalezionych leków, po tradycyjne oleje i zioła. W wyścigu z czasem i stale rosnącą liczbą ofiar chwytano się wszystkiego. Ponadto nie obowiązywały ścisłe normy i procedury mające sprawdzać bezpieczeństwo i skuteczność leków.
Jak niebezpieczne jest sięganie po niesprawdzone środki przekonali się już ci, którzy posłuchali nierozważnych doradców i sięgnęli po https://www.focus.pl/artykul/trump-pochwalil-lek-na-koronawirusa-sa-pierwsze-ofiary– lek stosowany w leczeniu malarii, tocznia i reumatoidalnego zapalenia stawów.
Gdy pojawiły się głosy, że lek może być skuteczny w walce z koronawirusem, a plotki te poparł sam prezydent Stanów Zjednoczonych Donald Trump, niektórzy ludzie zaczęli przyjmować go na własną rękę. Tymczasem badania szybko wykazały, że hydroksychlorochina nie pomaga, a wręcz przeciwnie – u niektórych pacjentów powoduje zaburzenia w pracy serca i może nawet doprowadzić do śmierci.
Lekarze w Brazylii i Szwecji również wyrazili obawy dotyczące stosowania chlorochiny, leku bardzo podobnego do hydroksychlorochiny, u pacjentów z koronawirusem z powodu problemów z sercem.
Obiecujące wyniki dają badania nad remdesivirem – lekiem, który początkowo miał pomagać w walce z Ebolą, ale wówczas nie okazał się wystarczająco skuteczny. Niektórzy pacjenci otrzymują też leki stosowane zwyczajowo w leczeniu HIV.
Mimo to nadal nie jest jasne, czy niektóre leki nie powodują więcej szkód niż pożytku w walce z koronawirusem.