Ashanthi DeSilva była jedną z pierwszych osób wyleczonych dzięki wirusom. Cierpiała na zespół SCID – wrodzony niedobór odporności. W jej organizmie brakowało białka zwanego deaminazą adenozynową. Wskutek tego była praktycznie bezbronna wobec infekcji wirusowych, bakteryjnych czy grzybiczych. Zespół SCID najczęściej prowadzi do śmierci we wczesnym dzieciństwie, dlatego u czteroletniej Ashanthi w 1990 r. zastosowano innowacyjną terapię genową. Za pomocą spreparowanego wirusa dostarczono jej fragment DNA odpowiedzialny za produkcję deaminazy. Zabieg okazał się skuteczny – Ashanti żyje do dziś.
– Coraz więcej jest dziedzin medycyny, w których możemy wykorzystać wirusy do leczenia. Najbardziej znane są oczywiście terapie genowe, w których wirusy stosuje się jako jeden z możliwych nośników dostarczających do komórek organizmu prawidłową wersję genu – mówi dr Paula Dobosz, genetyk, specjalistka medycyny genomowej i immunoonkologii, autorka bloga Fakty i Mity Genetyki.
Wirus to mikroskopijna strzykawka z genami
Wirus jest bardzo prostą strukturą chemiczną. Nie potrafi sam się rozmnażać. Gdy zainfekuje komórkę, przekazuje jej swój materiał genetyczny i zmusza ją do produkcji nowych wirusów. Lekarze wykorzystują to, traktując go jak swoistą strzykawkę z genami – dodają do niej materiał, który chcą przekazać pacjentowi, tak jak w przypadku Ashanthi DeSilvy. W ten sposób powstaje tzw. wektor wirusowy.
Wirusy dobrze nadają się do tej roli także dlatego, że wyewoluowały tak, by jak najskuteczniej wnikać do organizmu i oszukiwać nasz układ odpornościowy. Dzięki temu mają większe szanse na dostarczenie materiału genetycznego do komórek pacjenta. Naukowcy dbają jednak o to, by zmodyfikowany mikrob nie szkodził – usuwają z niego te geny, które odpowiadają za właściwości chorobotwórcze i zdolność namnażania się.
Nie każdy wirus sprawdzi się jako strzykawka. – Przede wszystkim nie powinien być dla nas toksyczny. Ponadto musi być stabilny genetycznie. Dlatego do terapii genowej nie nadaje się np. wirus grypy, bo zbyt szybko ulega mutacjom – mówi dr Dobosz. Najczęściej stosuje się obecnie wirusy z trzech rodzin: retrowirusów (których materiałem genetycznym jest RNA), adenowirusów (z podwójną nicią DNA) oraz wirusów AAV. Do tej pory przeprowadzono ponad 2700 badań klinicznych z wykorzystaniem wektorów wirusowych.
Terapie genowe teoretycznie mogłyby pomóc osobom cierpiącym na tzw. choroby jednogenowe, czyli wywołane mutacją w jednym tylko genie. Uczeni szacują, że takich schorzeń może być nawet 10 tys., ale zdecydowana większość z nich jest bardzo rzadka. M.in. z tego powodu niewiele terapii genowych opartych na wirusach trafia do praktyki klinicznej. Dopuszczone do użytku zostały tylko preparaty takie jak zolgensma stosowana u pacjentów z rdzeniowym zanikiem mięśni (SMA), luxturna na tzw. wrodzoną ślepotę Lebera i zynteglo na beta-talasemię, czyli uwarunkowaną genetycznie odmianę niedokrwistości.
Terapie wykorzystujące wektory wirusowe nie są też rozwiązaniem idealnym. Wirusy mogą prowokować silną odpowiedź układu immunologicznego, co daje nieprzyjemne, a czasami nawet groźne skutki uboczne. Mogą też zmienić ludzkie DNA w nieprzewidziany sposób, zwiększając ryzyko rozwoju nowotworu – tak było w przypadku części pacjentów, których próbowano wyleczyć ze SCID. Dlatego naukowcy sięgają po inne metody zmieniania genów takie jak CRISPR.
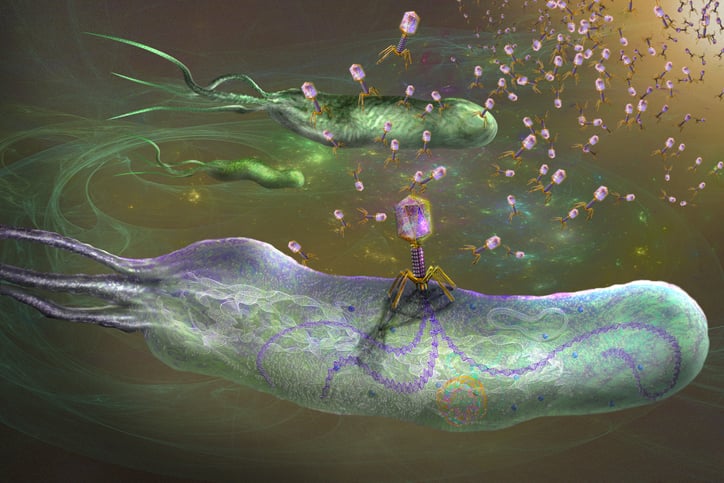
Wirusy zwane bakteriofagami pożerają bakterie
Istnieją jednak także wirusy, które są naszymi naturalnymi sprzymierzeńcami. To bakteriofagi (w skrócie fagi), czyli dosłownie pożeracze bakterii. Każdy rodzaj tych wirusów ma swoją ulubioną „zdobycz”, którą infekuje i zabija. Badania nad fagami rozpoczęto jeszcze przed erą antybiotyków. Dziś wracają one do łask, ponieważ przybywa bakterii opornych na działanie wszystkich znanych medycynie leków.
Światowymi liderami takich terapii są Polska i Gruzja. W naszym kraju od kilkudziesięciu lat specjalizuje się w nich Ośrodek Terapii Fagowej Centrum Medycznego Instytutu Immunologii i Terapii Doświadczalnej PAN we Wrocławiu (ma filie w Krakowie i Częstochowie). Bakteriofagi pomogły już kilku tysiącom polskich pacjentów zmagających się z groźnymi, niereagującymi na inne leczenie infekcjami, takimi jak czerwonka, sepsa, salmonelloza czy zakażenia skóry.
– Wirusy te dzielimy na dwie podstawowe grupy. Fagi lityczne namnażają się w bakteriach, a następnie je zabijają. Istnieją też fagi łagodne, które nie zabijają bakterii, ale żyją z nimi w symbiozie. My poszukujemy fagów litycznych i stosujemy je w terapii – mówi prof. Zuzanna Drulis-Kawa z Wydziału Nauk Biologicznych Uniwersytetu Wrocławskiego.
Wirusy mogą być podawane w różnej formie – doustnie, doodbytniczo lub miejscowo w postaci kompresów, kropli do nosa i ucha, aerozoli do inhalacji czy płukanek. Wrocławski ośrodek dysponuje już ponad 300 rodzajami fagów.
Zmodyfikowane wirusy to precyzyjna broń przeciw infekcjom
Naturalne wirusy to jednak nie wszystko. Naukowcy coraz częściej próbują je zmieniać tak, aby były jeszcze skuteczniejsze. Chodzi m.in. o to, by powstały fagi, które są w stanie przetrwać w organizmie człowieka na tyle długo, żeby zwalczyć infekcje.
W 2019 r. terapia zmodyfikowanymi fagami uratowała życie 16-letniej Isabelle Carnel-Holdaway z Wielkiej Brytanii. Cierpi ona na mukowiscydozę – chorobę genetyczną uszkadzającą płuca i prowadzącą do niewydolności oddechowej. Isabelle potrzebowała przeszczepu płuc, ale po podaniu niezbędnych w takim przypadku leków immunosupresyjnych zaraziła się prątkami Mycobacterium abscessus. Bakterie te były odporne na wszystkie znane antybiotyki, dlatego lekarze dawali pacjentce zaledwie 1 proc. szans na przeżycie.
Lekarze zwrócili się o pomoc do prof. Grahama Hatfulla z Instytutu Medycznego Howarda Hughesa, który specjalizuje się w terapii fagowej. Uczony postanowił przygotować koktajl z trzech wirusów, z których dwa zostały tak zmodyfikowane, by celowały konkretnie w Mycobacterium abscessus. Terapia okazała się skuteczna, ale prątków nie udało się całkowicie usunąć z organizmu. Dlatego Isabelle dostaje wirusowy koktajl dwa razy dziennie.
Bakteriofagi mogą też pomóc w diagnostyce zakażeń. Im szybciej lekarze ustalą, jaki szczep bakterii jest odpowiedzialny za chorobę, tym większa szansa na skuteczną terapię. Niestety, często trzeba czekać kilka dni, aż bakterie się namnożą – tego wymaga większość stosowanych dziś metod analitycznych. Ten czas można jednak skrócić do kilku minut i to w niemal każdej przyszpitalnej pracowni.
Naukowcy z Instytutu Chemii Fizycznej PAN w Warszawie wykorzystują w tym celu biokoniugaty – połączenia świecących mikrocząstek z bakteriofagami, czyli wirusami atakującymi ściśle określone bakterie. Jeśli zostaną wykryte w próbce, zacznie ona świecić, co można wykryć tzw. cytometrem przepływowym – urządzeniem znajdującym się w praktycznie każdym laboratorium analiz medycznych.
Wirusy mogą niszczyć także nowotwory
Wirusy potrafią niszczyć nie tylko bakterie. Niektóre ich odmiany atakują bardzo precyzyjnie komórki nowotworowe. To tzw. wirusy onkolityczne. Podobnie jak bakteriofagi mogą się swobodnie namnażać w naszych organizmach. W ten sposób niszczą komórki nowotworu, a gdy ich zabraknie, są usuwane przez układ odpornościowy.
– Terapie z wykorzystaniem wirusów onkolitycznych są w większości na etapie eksperymentu. Są też zbyt nowe, aby można było mówić o procentach wyleczeń. Ale w 2015 r. terapia z wykorzystaniem wirusa T-VEC stała się pierwszą terapią tego typu dopuszczoną do użytku zarówno w USA, jak i Unii Europejskiej. Dzięki niej można pomóc pacjentom z zaawansowanym i nieoperacyjnym czerniakiem, czyli bardzo agresywnym nowotworem skóry – mówi dr Dobosz.
T-VEC bazuje na zmodyfikowanym wirusie opryszczki, czyli choroby atakującej błony śluzowe. Z badań wynika, że dzięki terapii następuje wyleczenie u średnio 60 proc. chorych, nawet w zaawansowanych przypadkach.
Komórki nowotworowe skutecznie atakują niektóre naturalnie występujące mikroby, takie jak reowirusy i senekawirusy. Inne wymagają modyfikacji genetycznych, dzięki którym umieją rozpoznać cel. – Każdy nowotwór jest chorobą genetyczną, a właściwie chorobą naszego genomu i to właśnie tam należy obecnie szukać podpowiedzi na temat tego, jak powinniśmy go leczyć – wyjaśnia dr Dobosz. Dodatkową zaletą jest to, że wirusy pobudzają układ odpornościowy pacjenta, co pomaga zwalczyć chorobę nowotworową.
Nowe terapie to wysokie koszty i skomplikowane procedury
Niestety, przygotowanie modyfikowanych wirusów jest bardzo drogie. Tak było w przypadku terapii genowej oferowanej pod nazwą glybera, dopuszczonej do stosowania u pacjentów w 2012 r.
Pomagała ona osobom cierpiącym na niedobór białka zwanego lipazą lipoproteinową. Jest to enzym odpowiedzialny za rozkładanie tłuszczów – jego brak może prowadzić do rzadkiej choroby objawiającej się nawracającymi napadami zapalenia trzustki. Cena jednej dawki wynosiła milion euro. Zaledwie 31 osób na całym świecie było stać na taką terapię, dlatego w 2017 r. została wycofana z rynku.
https://www.focus.pl/artykul/to-bedzie-najdrozszy-lek-na-swiecie-terapia-genetyczna-na-atrofie-miesniowa-190528023906 – jedna dawka kosztuje ponad 2 mln dolarów, a lek można podawać tylko do drugiego roku życia. Nie wiadomo też, czy efekty leczenia będą trwałe.
Znacznie tańsze mogą być natomiast bakteriofagi. Dzienny koszt terapii to 1 euro, podczas gdy nowoczesne antybiotyki są kilkadziesiąt razy droższe. Niestety, na badania nad fagami od lat brakuje pieniędzy i do dziś są one stosowane tylko w ramach eksperymentu medycznego. A szkoda, bo skuteczność leczenia nimi sięga 90 proc.